Forschung als Qualitätsmotor

Forschung ist ein zentraler Motor unserer Qualität. Rund 40 wissenschaftliche Mitarbeitende arbeiten an der Schulthess Klinik eng mit Ärztinnen, Ärzten und internationalen Partnern zusammen, um Behandlungsergebnisse und Lebensqualität unserer Patientinnen und Patienten weiter zu verbessern.
Hüft- und Kniechirurgie: Innovative Techniken, gesicherter Nutzen
Die Forschung unserer Hüft- und Kniechirurgie setzt dort an, wo bewährte Verfahren weiter verbessert oder neue Methoden kritisch geprüft werden. Ziel ist es, Behandlungen schonender zu gestalten und gleichzeitig verlässliche Ergebnisse für Patientinnen und Patienten zu sichern.
Hüftprothese: Feiner Schnitt mit messbarem Nutzen
Beim Hüftgelenksersatz kommt an der Schulthess Klinik seit vielen Jahren eine Operationstechnik mit sehr kleinem Hautschnitt zum Einsatz, der den natürlichen anatomischen Spannungslinien der Haut folgt. Der sogenannte «Bikini»-Ansatz ermöglicht ein besseres kosmetisches Ergebnis, als wenn der Schnitt parallel zur Beinachse erfolgt.
Unsere neue Studie zeigt nun auch, dass dieser Ansatz auch die Muskeln schont und ein wichtiges Blutgefäss erhält, das die umliegende Muskulatur versorgt. Die Muskelgesundheit bleibt besser erhalten, Schwellungen und Beschwerden im Hüftbereich werden reduziert. Gleichzeitig bleiben Funktion und Sicherheit des Eingriffs auf gleich hohem Niveau. Für Patientinnen und Patienten bedeutet das eine geringe Belastung, einen kurzen Spitalaufenthalt und schnell wieder zurück in die Bewegung bei weiterhin ausgezeichneten Behandlungsergebnissen.
Kniechirurgie: Neue Knorpeltherapie im Vergleich bewährt
Auch in der Kniechirurgie stehen bei der Entwicklung neuer Operationsmethoden die Lebensqualität und die Bewegungsfreiheit der Patientinnen und Patienten im Fokus. Zwei Studien untersuchten die noch junge Methode der Minced-Cartilage-Implantation (MCI) zur Behandlung von Knorpelschäden. Dabei wird körpereigenes Knorpelgewebe mechanisch zerkleinert, mit aufbereitetem Eigenblut vermischt und in einem einzigen Eingriff wieder eingesetzt. Verglichen wurde MCI mit etablierten Behandlungsverfahren wie der Mikrofrakturierung, die sich vor allem für kleinere, klar begrenzte Knorpelschäden eignet, und der autologen Chondrozyten-Implantation, die zwei operative Eingriffe erfordert und damit aufwendiger und teurer ist.
Die Studien zeigen: Zwei Jahre nach dem Eingriff erreichen Patientinnen und Patienten mit MCI ebenso gute Resultate wie mit den bewährten Behandlungsmethoden. Schmerzen nehmen ab, die Funktion verbessert sich. Besonders für junge und aktive Menschen mit Knorpelverletzungen erweitert MCI damit die therapeutischen Möglichkeiten.
Beide Forschungsprojekte zeigen, wie evidenzbasierte Weiterentwicklung wirkt: Sie verbessert bestehende Verfahren und schafft Sicherheit für Behandlungsentscheidungen bei Knie- und Hüftproblemen.
Wirbelsäulenchirurgie: Folgeoperationen vermeiden
Entsteht nach einer Bandscheibenoperation am gleichen Ort erneut ein Bandscheibenvorfall, stehen Chirurginnen und Chirurgen – und mit ihnen auch die Patientinnen und Patienten – vor einer wichtigen Entscheidung: Reicht eine erneute Entlastungsoperation, bei der nur ein Teil der Bandscheibe entfernt wird? Oder ist es sinnvoller, das betroffene Wirbelsegment mit einer sogenannten Fusion dauerhaft zu stabilisieren?
Bei einer erneuten Entlastungsoperation wird gezielt nur jener Teil der Bandscheibe entfernt, der hervorsteht, auf die Nerven drückt und somit die Beschwerden verursacht. Der Rest der Bandscheibe bleibt erhalten. Bei der Fusion hingegen wird die geschädigte Bandscheibe vollständig entfernt. Anschliessend werden die beiden angrenzenden Wirbel mit Schrauben und Stäben miteinander verbunden, sodass sie zusammenwachsen und der Abschnitt dauerhaft versteift wird.
Deutlich geringeres Risiko für eine dritte Operation
Unser Team hat die Daten von 450 Patientinnen und Patienten ausgewertet, die wegen eines zweiten Bandscheibenvorfalls operiert wurden. Verglichen wurden die Entlastungsoperation und die Fusion von zwei Wirbeln. Die Ergebnisse zeigen: Beide Verfahren lindern die Beschwerden ähnlich gut. Das Risiko für eine weitere und somit dritte Operation unterschied sich jedoch signifikant: Nach einer Entlastungsoperation benötigten rund 37 Prozent der Betroffenen später einen weiteren Eingriff, nach einer Fusion waren es nur rund 16 Prozent.
Diese Erkenntnis hilft uns, Behandlungen gezielter zu planen. Unser klares Ziel dabei ist, weitere Operationen möglichst zu vermeiden und langfristig stabile Ergebnisse zu sichern.
Die Studie wurde am Jahreskongress 2025 der Schweizerischen Gesellschaft für Spinale Chirurgie (SGS) mit dem Award of Excellence prämiert.

Schulter- und Ellbogenchirurgie: Erkenntnisse für bessere Entscheidungen
Die Forschung in unserer Schulter- und Ellbogenchirurgie setzt gezielt dort an, wo neue Erkenntnisse die Behandlung spürbar verbessern. Im Zentrum stehen Fragestellungen, die für Patientinnen und Patienten im Alltag relevant sind – von der Schmerzreduktion und Funktionsverbesserung bis zur realistischen Einschätzung des Behandlungserfolgs.
Gute Ergebnisse – egal ob links oder rechts
Spielt es eine Rolle, welche Schulter operiert wird? Konkret, ob es diejenige ist, die man im Alltag stärker nutzt (dominante Schulter), oder die weniger bevorzugte? In einer grossen Registerstudie untersuchte unser Team gemeinsam mit dem Hospital for Special Surgery (HSS) in New York genau diese Frage, nämlich ob ein Gelenksersatz an der dominanten Schulter zu besseren Ergebnissen führt als an der nicht dominanten Seite. Analysiert wurden die Daten von über 2’100 Patientinnen und Patienten mit totaler Schulterprothese. Die Ergebnisse zeigen: Zwölf Monate nach der Operation sind Schmerzreduktion, Funktion und Zufriedenheit insgesamt ausgezeichnet, unabhängig davon, ob die dominante oder die nicht dominante Schulter operiert wurde. Die Arm-Dominanz erwies sich nicht als klinisch relevanter Einflussfaktor.
Ziel dieser gemeinsamen Arbeit ist es, diese grosse Menge an Daten von Patientinnen und Patienten zusammenzuführen, um die Behandlungsergebnisse weiter zu verbessern. Diese Erkenntnisse sind besonders wertvoll für die Beratung vor der Operation. Sie helfen, Erwartungen realistisch einzuordnen, und geben Patientinnen und Patienten Sicherheit bei der Entscheidungsfindung.
Geleitet haben die Studie Prof. Dr. med. Markus Scheibel und Dr. phil. Asimina Lazaridou von der Schulthess Klinik sowie die Drs. Lawrence V. Gulotta und Jashvant Poeran vom HSS.
Personalisierte Schulterchirurgie statt Einheitslösung
Unter dem Titel «One size does not fit all» untersuchte das Forschungsteam rund um PD Dr. med. Florian Freislederer, welchen Einfluss Alter, Geschlecht, Körpergrösse und Body-Mass-Index auf die Ergebnisse auf eine Schulterprothesen-Operation haben. Die Analyse zeigte, dass diese Faktoren bei der Wahl einer Prothese berücksichtigt werden müssen, um bessere Ergebnisse zu erzielen. Wenn die Prothese auf diese individuellen Voraussetzungen der Patientinnen und Patienten abgestimmt wird, können Schmerzen reduziert und die Funktion und Beweglichkeit verbessert werden.
Handchirurgie: Wenn Forschung Eingriffe reduziert
Forschung in der Handchirurgie zielt darauf ab, Behandlungen präziser und wirksamer zu machen – nicht durch optimierte Eingriffe, sondern durch bessere Entscheidungen.
Schonende Behandlung am Daumensattelgelenk
Eine klinische Studie aus unserer Handchirurgie zeigt, dass bei der Arthrose des Daumensattelgelenks in vielen Fällen weniger mehr ist. Entgegen der früheren Praxis ist ein zusätzlicher Eingriff am Daumengrundgelenk oft nicht notwendig, um eine Überstreckung zu korrigieren. Allein der Einsatz einer modernen Daumensattelgelenksprothese führt dazu, dass sich das Grundgelenk wieder stabilisiert.
Diese Erkenntnis verändert Behandlungsstandards bei der Daumensattelgelenksarthrose und trägt dazu bei, Eingriffe im Sinne von «Smarter Medicine» gezielter zu planen und unnötige Operationen zu vermeiden.

KI-Röntgenanalyse
Parallel dazu treibt die Handchirurgie innovative Forschungsansätze voran. In Zusammenarbeit mit der ETH Zürich läuft derzeit ein Doktoratsprojekt, in dem untersucht wird, wie künstliche Intelligenz Röntgenbilder des Daumensattelgelenks zusätzlich zur Einschätzung der Fachpersonen automatisch analysieren kann. Dies soll helfen, den Schweregrad der Arthrose einheitlicher zu beurteilen, Operationen präziser zu planen und Komplikationen nach der Operation frühzeitig zu erkennen.
Das Doktorat wird von Luca Häfliger an der Schulthess Klinik durchgeführt. Es verbindet klinische Fragestellungen aus dem Behandlungsalltag mit datenbasierter Analyse und moderner Technologie.
Human Performance Lab: Den Menschen in Bewegung verstehen
Röntgenbilder, demografische Daten, Informationen aus Untersuchungen und Patientenfragebögen liefern wichtige Hinweise für die Wahl der Behandlung. Sie zeigen jedoch nur begrenzt, wie sich Patientinnen und Patienten im Alltag tatsächlich bewegen. Genau hier setzt die Forschung im Human Performance Lab der Schulthess Klinik an.
Bewegung objektiv erfassen
Im Human Performance Lab werden Bewegungen präzise gemessen. Patientinnen und Patienten führen Alltags- oder sportliche Bewegungen aus, während Kameras ihre Bewegungen erfassen und Kraftmessplatten die Belastung beim Gehen oder Springen registrieren. So entsteht ein detailliertes Bild davon, wie sich Hüfte, Beine und Rumpf tatsächlich verhalten – weit über das hinaus, was eine statische Aufnahme zeigen kann.
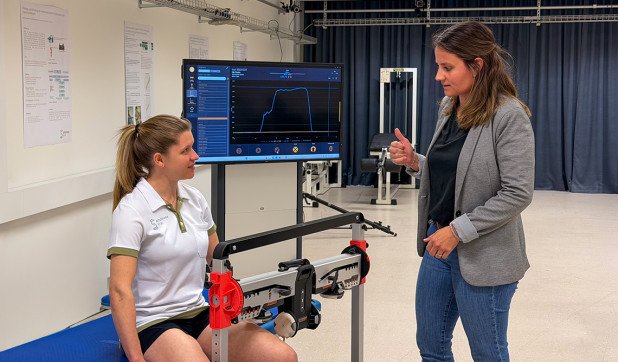
Im Jahr 2025 hat das Forschungsteam systematisch daran gearbeitet, eine umfassende Datenbank mit Bewegungsanalysen rund um das Hüftimpingement aufzubauen. Ein Hüftimpingement ist eine Verformung der Hüfte, die schmerzhaft die Beweglichkeit einschränkt und viele unterschiedliche Behandlungsmöglichkeiten hat. Das Ziel der Datenbank ist, die Entscheidungsgrundlage für die Wahl der besten Behandlung zu verbessern und Erwartungen realistischer einschätzen zu können. Die jüngsten Ergebnisse zeigen, dass sich Behandlungsergebnisse mit dem Einbezug dieser Bewegungsdaten genauer voraussagen lassen.
Ergänzung zur Outcome-Forschung
Die Ergebnisse unterstreichen den Wert der klinischen Bewegungsanalyse als Ergänzung zur etablierten Outcome-Forschung. Während Fragebögen beschreiben, wie sich Patientinnen und Patienten fühlen, macht das Human Performance Lab sichtbar, wie sie sich bewegen. Diese Kombination eröffnet neue Möglichkeiten, Behandlungen gezielter zu planen, Fehlentscheide zu vermeiden und den Nutzen einer Therapie besser abzuschätzen.
Präsentierte Ergebnisse an der Jahrestagung 2025 der «European Society for Movement Analysis in Adults and Children».