Behandlung Hüftimpingement – Femoroacetabuläres Impingement (FAIS)
Durch kontinuierliche Fortschritte im Verständnis der Entstehung von Erkrankungen des Hüftgelenks hat sich deren Therapie in den letzten Jahren stark gewandelt. Die Hüftchirurgie ist beim Gelenkersatz (Hüftprothese) wieder etwas zurückhaltender geworden, da die Langlebigkeit der künstlichen Gelenke gerade bei jüngeren Patientinnen und Patienten immer noch ein Problem darstellt und das eigene Gelenk eigentlich das beste ist. In den letzten Jahrzehnten wurden chirurgische Techniken entwickelt, durch welche symptomatische Formstörungen wie das Hüftimpingement insbesondere bei jungen Patienten vor allem bezüglich Schmerz erfolgreich behandelt werden können. Die Notwendigkeit eines künstlichen Gelenks kann hierdurch idealerweise hinausgeschoben, zum Teil sogar vermieden werden.
Erfahren Sie nachfolgend mehr über Ursachen und Behandlung eines Hüftimpingements. Die Ausführungen fassen dabei den heutigen Wissenstand zusammen. Sie stützen sich dabei vor allem auf wissenschaftliche Arbeiten ab, die durch Mitarbeitende der Schulthess Klinik während der letzten fast 20 Jahre entstanden sind. Hier finden Sie das entsprechende wissenschaftliche Literaturverzeichnis dazu.
Ist die Beweglichkeit des Hüftgelenks durch eine Fehlbildung gestört und dessen Spielraum dadurch eingeschränkt, spricht man von einem Hüftimpingement.
Das Hüftimpingement (auch femoroacetabuläres Impingement-Syndrom oder kurz FAIS) bezeichnet die ungünstige mechanische Form der Hüfte, die ein Anschlagen oder Anstehen des Kopfes und des Schenkelhalses gegen die Pfanne verursacht. Die Hüfte wirkt bei bestimmten Bewegungen und Positionen wie blockiert. Hierfür gibt es verschiedene Gründe: Einerseits kann der Hüftkopf (die Gelenkkugel) knöcherne Anlagerungen am Rand aufweisen, so dass er seine runde Form verliert (fehlende Taillierung bis hin zu einem Buckel). Diese Formstörung führt zu einem sogenannten Cam-Impingement. Andererseits kann auch die Gelenkpfanne (Acetabulum) zu tief oder ungünstig verdreht sein, so dass sie den Hüftkopf zu stark umfasst. Diese Formstörung führt zu einem sogenannten Pincer-Impingement.
Am häufigsten liegt eine Kombination aus beiden Varianten vor (sogenanntes Misch-Impingement). Die beschriebenen Formveränderungen führen dazu, dass der Übergang von Hüftkopf zu Schenkelhals an die Gelenkpfanne und das um die Pfanne herumlaufende Labrum (Gelenklippe) anschlägt. Je häufiger es zu einem solchen Anschlagen kommt und je höher die Geschwindigkeit und die Krafteinwirkung dabei sind (z. B. bei gewissen Sportarten), desto früher werden der Gelenkknorpel und/oder der Pfannenrand bzw. das Labrum beschädigt. Dabei entzündet sich das Gelenk und es kommt zu Schmerzen. Auf Dauer kann ein Hüftimpingement zu einer Arthrose führen
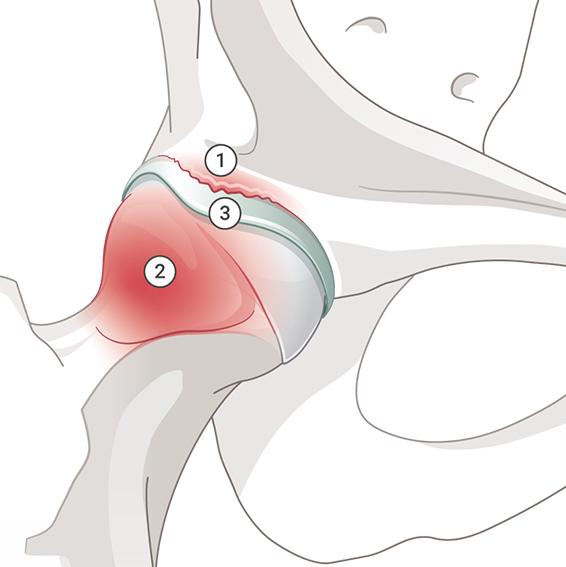
1: Hüftpfanne, die den Kopf zu stark umfasst (Pincer-Impingement) 2: Fehlende Taillierung / Buckel (Cam-Impingement) 3: Gelenklippe (Labrum)
Symptome
Ein Hüftimpingement kann Personen vom Jugend- bis zum Erwachsenenalter betreffen, insbesondere aber körperlich sehr aktive Personen. Hierunter fallen nicht nur Leistungssportler, sondern auch Hobbysportler, die ihre Hüfte intensiv belasten. Gerade die Pubertät scheint eine sehr sensible Phase für die Entstehung eines Hüftimpingements, weswegen gerade in dieser Phase Impact-Sportarten vermieden werden sollten.
Typischerweise treten Schmerzen an der Hüftvorderseite oder in der Leistengegend auf. Gelegentlich können auch Schmerzen auf der Seite oder im Gesäss vorhanden sein. Einklemmungsgefühle oder einstechende Schmerzen in der Leiste werden regelmässig beschrieben und sind häufig auf einen Riss der Gelenklippe (Labrumriss) zurückzuführen. Auch können Schwierigkeiten beim Treppensteigen oder Bergaufgehen sowie Beschwerden beim langen Sitzen Symptome für ein femoroacetabuläres Impingement sein. Öfters werden irrtümlicherweise ein Leistenbruch oder eine Muskelzerrung, insbesondere der inneren Oberschenkelmuskeln (Adduktoren), für die Beschwerden verantwortlich gemacht. Allerdings liegen diese Erkrankungen gar nicht so selten zusätzlich zu einem Hüftimpingement vor. Ein weiteres typisches Symptom ist die eingeschränkte Innendrehfähigkeit des Hüftgelenks.
Ursachen
Die genauen Ursachen für die Entstehung der mechanisch ungünstigen Hüftform sind bis heute nicht gänzlich geklärt. Die genetische Veranlagung scheint eine Rolle zu spielen. Eine weitere Ursache wird in einer erhöhten Belastung der Wachstumsfuge während einer kritischen Phase des Wachstumsschubes im Pubertätsalter gesehen. In diesem Zusammenhang werden Fehlbildungen (Cam-Deformitäten) häufiger bei Patienten festgestellt, die im Jugendalter sportlich sehr aktiv waren oder sind. Auch scheinen Sportarten mit einem bestimmten Belastungsprofil (häufige Beugung und Innendrehung im Hüftgelenk wie beim Eishockey) ein höheres Risiko für die Entwicklung eines femoroacetabulären Impingements mit sich zu bringen.
Sehr tiefe und den Hüftkopf zu stark umfassende Hüftpfannen (Pincer-FAIS) scheinen zum Teil mit generalisierten Erkrankungen des Bindegewebes assoziiert zu sein. In den meisten Fällen kann jedoch keine klar definierte Ursache bestimmt werden.
Auch können relative normale Hüftgelenke ein FAIS aufweisen, insbesondere wenn eine Überbeweglichkeit bei diesen meist weiblichen Patienten vorliegt. Dies führt dazu, dass die Hüften weiter als „normal“ bewegt werden können und es dabei auch zu einem Impingement (meist Pincer-FAIS) kommt. Bei diesen Patientinnen sollte die Schlaffheit des Bindegewebes bemessen werden.
Diagnose
Bei der Untersuchung wird die Beweglichkeit der Hüfte untersucht und ein sogenannter Impingement-Test durchgeführt. Wie bereits aufgeführt ist beim Hüftimpingement vor allem die Innendrehung der gebeugten Hüfte verringert. Treten zusätzlich bei Beugung und Innendrehung der Hüfte Schmerzen in der Leiste oder im Gesäss auf (positiver Impingement-Test), so erhärtet sich die Verdachtsdiagnose.
Darüber hinaus gibt heute eine Reihe von klinischen Tests, die Diagnose zu sichern. Ein Röntgenbild in zwei Projektionen wird immer erstellt, um die Form des Gelenkkopfs und der Gelenkpfanne zu beurteilen. In der Regel wird zusätzlich eine Magnetresonanztomografie (MRI-Untersuchung) mit Kontrastmittel durchgeführt, wodurch Veränderungen im Gelenk und an den Weichteilen gut dargestellt werden können. Sollten die Befunde nicht eindeutig sein, so muss auch an andere Ursachen wie eine Muskelzerrung, einen Leistenbruch oder eine Rückenproblematik gedacht werden. Eine unter Durchleuchtungskontrolle durchgeführte Betäubung (Infiltration) des Hüftgelenks kann zusätzliche Sicherheit bei der Differenzierung zwischen Gelenkschmerz und anderer Schmerzursache geben. Weiter kann ein Ultraschall der Leiste in der Diagnosesicherung hilfreich sein und allenfalls einen Leistenbruch bestätigen oder ausschliessen. Auch können mehrere Diagnosen gleichzeitig vorliegen.
FAIS-Diagnose und Hüftarthrose
Beim Impingement dauert es eine Weile, bis das Gelenk bzw. der Knorpel und das Labrum beschädigt werden. Erst wenn eine Zerstörung vom Gelenkknorpel vorliegt, spricht man von Arthrose. Ein Impingement muss über längere Zeit bestehen, bevor sich ein gesundes Gelenk in Richtung Arthrose verändert. Leider zeigen Röntgen- und auch MRI-Bilder den genauen Knorpelzustand im Inneren des Hüftgelenks nur unvollständig. Deshalb kann es vorkommen, dass die Weite des Gelenkspaltes im Röntgenbild noch gut ist und auf dem MRI keine Anzeichen einer Arthrose zu erkennen sind, aber dennoch eine erhebliche Abnutzung des Knorpels vorliegt.
Für die erfolgreiche Behandlung eines FAIS hat das Vorliegen einer Arthrose aber einen negativen Einfluss auf deren Erfolgsaussichten, so dass man besser die Behandlung in die Wege leitet, bevor grosse Schäden entstehen.
FAIS und Hüftdysplasie
Diese beiden Krankheiten werden oft verwechselt. Bei der Hüftdysplasie deckt die Gelenkpfanne den Gelenkkopf unzureichend ab und daher kann eine Instabilität vorliegen. Das Problem der Hüftdysplasie ist die Überlastung des Pfannenrands, der dadurch Knorpelschaden nimmt. Beim FAIS ist die Gelenkpfanne eher zu gross für den Gelenkkopf. Bei beiden Erkrankungen können jedoch Beschädigungen am Pfannenrand und am Knorpel entstehen. Auch können beide Formstörungen, also Dysplasie und FAIS, gleichzeitig vorliegen.
Konservative Behandlung
Nicht jedes FAIS muss operativ behandelt werden. Insbesondere bei nur geringen Fehlformen und bei Gelenken, die durch das Impingement noch nicht am Knorpel geschädigt wurden, kann eine gezielte konservative Behandlung erfolgreich sein. Den Behandlungsschwerpunkt bildet ein konsequentes und regelmässiges Muskeltrainingsprogramm, welches zum einen Teil aus einer Physiotherapie und zum Grossteil aus selbstständigen Übungen besteht. Das Ziel ist es, eine ausgewogene Muskelbalancierung und eine gute Rumpfkraft zu entwickeln, um funktionelle muskuläre Schmerzen zu lindern und die muskuläre Führung zum Schutz des Gelenkes zu verbessern. Unterstützend können entzündungshemmende Schmerzmittel verordnet und allenfalls therapeutische Spritzen (Infiltrationen) in das Hüftgelenk injiziert werden. Bei der konservativen FAIS-Behandlung muss aber sichergestellt werden, dass es zu keinem Fortschreiten der Knorpelschäden kommt, da ansonsten auch eine operative Behandlung zu spät kommt.
Die eigentliche Formveränderung der Hüftkugel und/oder der Pfanne kann durch eine konservative Therapie jedoch nicht beseitigt werden. Eine unsachgemässe Physiotherapie hat häufig sogar einen nachteiligen Effekt, da durch manche Bewegungsübungen das Impingement geradezu ausgelöst wird. Bei stärkeren Fehlformen, bestehenden und beginnenden Gelenkschäden oder einer nicht erfolgreichen konservativen Therapie sollte ein Hüftimpingement chirurgisch behandelt werden. Ein frühzeitiger Eingriff ist für die Erhaltung eines gesunden Hüftgelenks empfehlenswert.
Operative Behandlung
Wenn die Indikation für eine Hüftimpingement-Operation gestellt wurde, sollte ein Hüftspezialist den Eingriff durchführen, der solche Eingriffe (arthroskopisch und/oder offen) regelmässig praktiziert.
Heutzutage werden die meisten Impingement-Operationen arthroskopisch durchgeführt (minimalinvasiver Eingriff). Diese Operation wird von aussen mit einer Kamerasonde durchgeführt. Durch eine Hüftarthroskopie können ein verletztes Labrum wieder angenäht und die meisten Formstörungen behoben werden. Hüftgelenke mit grossen Formveränderungen oder mit schwereren Knorpelschäden benötigen aber nach wie vor eine offene Operation (chirurgische Hüftluxation). Muss ein grosser Teil des Labrums ersetzt werden, eignet sich auch die offene Technik besser. Selten muss dabei auch die Drehung des Oberschenkelknochens (subtrochantäre Rotationsosteotomie) zusätzlich korrigiert werden. In unserer Klinik wird derzeit bei ca. 75 Prozent der FAIS-Patienten eine Hüftarthroskopie und bei ca. 25 Prozent eine chirurgische Hüftluxation durchgeführt.
Hat das Hüftimpingement den Knorpel bereits zu sehr beschädigt (Hüftarthrose), ist es nicht mehr sinnvoll, das Gelenk um jeden Preis zu erhalten. In diesem Fall kann es sein, dass sich ein künstliches Hüftgelenk (Hüftprothese) besser für die Behandlung eignet. Wichtig hierbei sind, verschiedene Faktoren wie Alter, Arthrosegrad, Erwartungshaltung etc. in die Entscheidung miteinfliessen zu lassen. Das eigene Gelenk ist zwar immer das beste, aber manchmal kann man es nicht mehr sinnvoll reparieren. Hierbei spielt sicher auch die Erfahrung des behandelnden Arztes eine zentrale Rolle.
Hüftarthroskopie
Die Hüftarthroskopie wird auch Gelenkspiegelung genannt. Der Eingriff erfolgt in der Regel in Allgemeinnarkose. Bei der Hüftarthroskopie wird ein Extensionstisch verwendet. Die Extension (das heisst der Zug am Bein) ist notwendig, um das Hüftgelenk einen knappen Zentimeter «auseinanderzuziehen», damit der Innenraum des Gelenks zugänglich gemacht wird. Üblicherweise benötigt es drei Schnitte (sogenannte Portale) mit einer Länge von jeweils knapp 2 cm, um alle Operationsschritte im Gelenk korrekt durchführen zu können. Die Portale werden zum Teil unter Röntgendurchleuchtung angelegt.
Die Operation beginnt mit der Behandlung des Pfannenrandes und Labrums. In den meisten Fällen wird das Labrum mittels kleiner Knochenanker wieder angenäht (refixiert). Die teilweise Resektion oder das Débridement eines stark degenerierten Labrums kann allerdings in bestimmten Fällen sinnvoll sein. In einem nächsten Schritt wird eine korrekte Taillierung des Hüftkopfes zum Schenkelhals durchgeführt – der Hüftkopf wird sozusagen wieder «rund gemacht». Die Taillierung wird mittels einer Kugelfräse und unter Röntgenkontrolle (Durchleuchtung) durchgeführt. Am Operationsende erfolgen eine Bewegungskontrolle unter Sicht, eine gründliche Gelenkspülung, in den meisten Fällen eine Naht der Gelenkkapsel und der abschliessende Hautverschluss. Die gesamte Operation dauert ca. zwei Stunden.
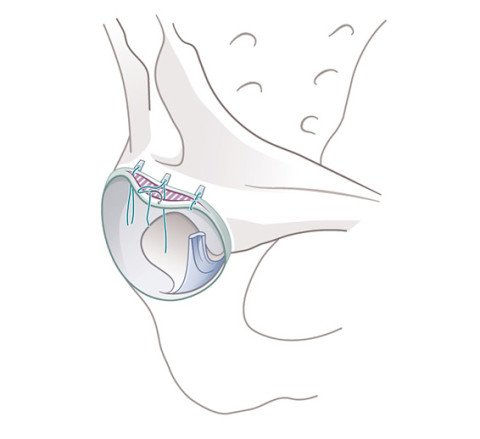
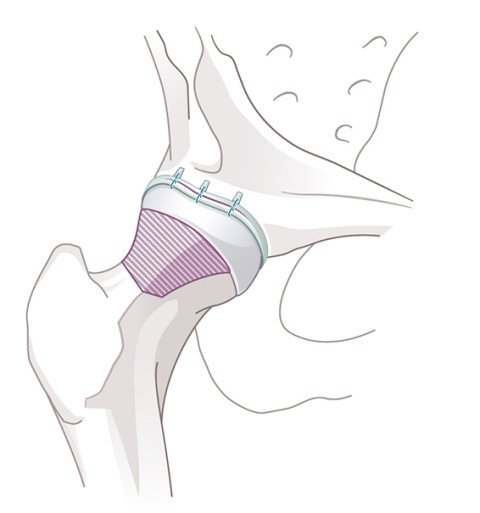
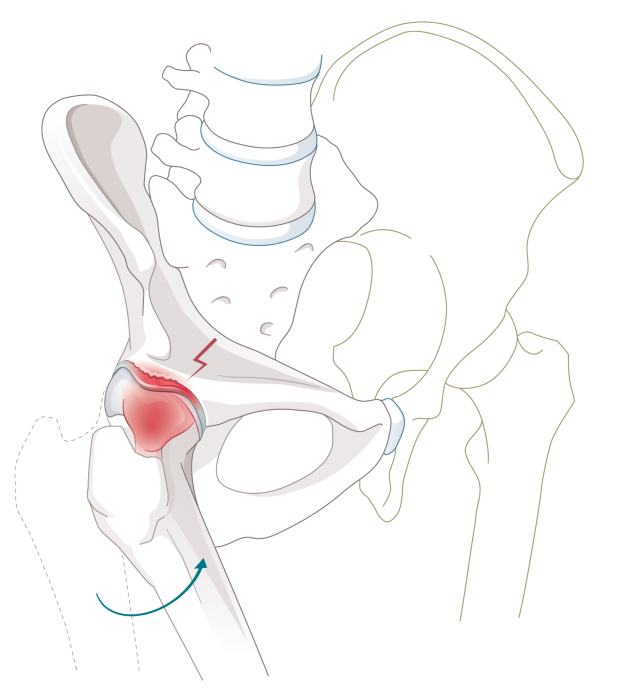
Erkrankungen innerhalb der Gelenkkapsel, wie sie zum Beispiel bei einem FAIS nach einem Schenkelhalsbruch entstehen können, können selten auch Anlass für eine Hüftarthroskopie sein.
Offene Operation
Die offene Operation heisst chirurgische Hüftluxation. Der Eingriff erfolgt in der Regel in Allgemeinnarkose. Bei der chirurgischen Hüftluxation wird der Patient auf der Seite gelagert. Der Hautschnitt ist ca. 25 cm lang. Um zum Hüftgelenk zu gelangen, ohne die Muskulatur zu durchschneiden und ohne die Blutversorgung zum Hüftgelenk zu gefährden, wird die seitliche Hüftmuskulatur gemeinsam mit einer Knochenscheibe vom seitlichen Hüftknochen abgesetzt (sogenannte Trochanter-Osteotomie).
Nach Eröffnung der Gelenkkapsel wird die Hüftkugel aus der Pfanne ausgerenkt. Es bietet sich in der Folge eine gleichzeitige Sicht auf beide Gelenkteile und eine optimale Möglichkeit der Korrektur. In einem ersten Schritt wird zu grosse Pfanne verkleinert und das Labrum mittels kleiner Knochenanker wieder angenäht (refixiert). Der unrunde Teil der Hüftkugel (Cam-Deformität) wird mit speziellen Instrumenten Schicht um Schicht abgetragen, bis eine optimale Taillierung resultiert. Falls notwendig sind auch rekonstruktive Massnahmen am Knorpel der Hüftpfanne oder des Hüftkopfes (z. B. Mikrofrakturierung oder AMIC-Plastik) sehr gut durchführbar. Nachdem das Gelenk wieder eingerenkt wurde, erfolgt die Überprüfung des freien Gelenkspiels. Die seitlichen Hüftmuskeln werden mitsamt ihrem Knochen wieder am Trochanter mittels zweier Schrauben fixiert, ohne dass ihre Struktur oder Funktion geschädigt wird. Die gesamte Operation dauert ungefähr zwei Stunden.
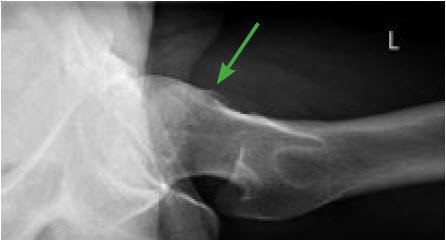
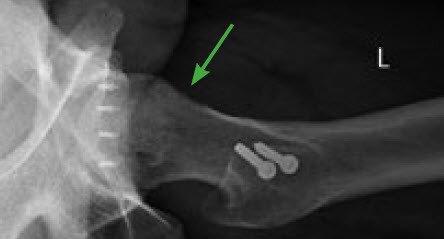
Die offene Operationstechnik wird auch bei komplexen Erkrankungen der Hüfte, die zu einem sekundären FAIS führen angewendet. Auch nach unbefriedigendem Verlauf nach Hüftarthroskopie wird in der Regel auf ein offenes Verfahren gewechselt, in der Hoffnung, damit die Beschwerden in den Griff zu bekommen.
Nachbehandlung und Rehabilitation
Hüftarthroskopie
Eine stationäre Rehabilitation ist nicht erforderlich. Nach der Operation werden für 3 bis 4 Wochen Gehstöcke benötigt. Je nach den durchgeführten Massnahmen im Gelenk ist nur eine eingeschränkte Belastung und Bewegung möglich. Bis zur ersten Kontrolle sechs Wochen nach dem Eingriff werden eine spezifische ambulante Hüftphysiotherapie verordnet und instruierte Heimübungen durchgeführt, um die Muskelkraft und die Beweglichkeit zu steigern.
Offene Operation
Eine stationäre Rehabilitation ist ebenfalls nicht erforderlich. Nach der Operation werden für 5 bis 6 Wochen Gehstöcke benötigt, ausser es wurden Zusatzeingriffe wie Knorpeldefektbehandlungen oder Osteotomien (Knochendurchtrennungen) durchgeführt (dann 2 bis 4 Wochen länger). Je nach durchgeführten Massnahmen im Gelenk ist nur eine eingeschränkte Belastung und Bewegung möglich. Bei grösseren Eingriffen am Knorpel wird für 6 Wochen eine passive elektrische Bewegungsschiene verordnet. Bis zur ersten Kontrolle 6 Wochen nach dem Eingriff werden eine spezifische Hüftphysiotherapie und instruierte Heimübungen durchgeführt. Bei der ärztlichen Kontrolle wird mithilfe eines Röntgenbildes die Heilung der Trochanter-Osteotomie überprüft. Gleichzeitig werden mit dem Patienten Massnahmen besprochen, um die Muskelkraft und die Beweglichkeit durch Physiotherapie und Heimübungen weiter zu steigern.
Erfolgschancen
Hüftarthroskopie
Bei korrekter Indikationsstellung ist in 70–80 Prozent der Fälle mit einem guten oder einem sehr guten Ergebnis zu rechnen. Die grössten Fortschritte nach der Operation werden innerhalb von 6 Monaten erzielt, das Endergebnis kann nach etwa 9 Monaten beurteilt werden. Je nach Verlauf der postoperativen Rehabilitation können leichte sportliche Aktivitäten nach 6 bis 12 Wochen wieder aufgenommen werden. Intensive Sportarten mit Sprung- oder Stop-and-go-Sequenzen können bei Eingriffen ohne Knorpelreparatur nach 3 bis 5 Monaten wieder begonnen werden. Leistungssportler können mit einer Rückkehr zum Wettkampfsport nach 5 bis 8 Monaten rechnen (je nach Sportart). Bei zusätzlichen Knorpeleingriffen oder Umstellungen am Knochen kann sich der Heilungsverlauf auch länger hinziehen.
In 15–20 Prozent der Fälle verbleiben gewisse Restbeschwerden, die zu einer subjektiven Unzufriedenheit führen können. Obwohl viele Patienten nach derartigen Eingriffen eine bessere Hüftfunktion besitzen als vor den Eingriffen, haben einige aber ihre Erwartungen nicht erreicht und bleiben unzufrieden. Daher muss man vor den Eingriffen die Erwartungen und den Optimismus klar besprechen.
Offene Operation
Bei korrekter Indikationsstellung ist in 70–80 Prozent der Fälle mit einem guten oder einem sehr guten Ergebnis zu rechnen. Die grössten Fortschritte nach der Operation werden innerhalb von 6 Monaten erzielt, das Endergebnis kann nach 9 bis 12 Monaten beurteilt werden. Die Schrauben im seitlichen Hüftknochen führen häufig zu einer leichten Irritation der Weichteile, sodass diese in der Regel nach 3 bis 6 Monaten entfernt werden. Die Schraubenentfernung erfolgt ambulant und die Nachbehandlung funktionell. Je nach Verlauf der postoperativen Rehabilitation können leichte sportliche Aktivitäten nach 8 bis 12 Wochen wieder aufgenommen werden. Intensive Sportarten mit Sprung- oder Stop-and-go-Sequenzen können nach 3 bis 6 Monaten wieder ausgeübt werden. Leistungssportler können mit einer Rückkehr zum Wettkampfsport nach 6 bis 9 Monaten rechnen (je nach Sportart). In 15–20 Prozent der Fälle verbleiben gewisse Restbeschwerden, welche zu einer subjektiven Unzufriedenheit führen können.
Die Erfolgsaussichten gelenkserhaltender Operationen hängen massgeblich vom Alter der Patienten und vom Knorpelschaden ab, der zum Zeitpunkt des Eingriffs bereits besteht. Der Verlauf nach dem Eingriff wird bei uns seit vielen Jahren mittels für diese Operationen standardisierte Fragebögen erfasst. Durch den Eingriff können zwar die Gelenkmechanik verbessert und das Impingement behoben werden, jedoch ist die Reparatur eines zerstörten oder degenerativ erkrankten Gelenkknorpels bis heute nur begrenzt möglich. Unsere Patienten, die mittels einer Operation behandelt werden, sind im Durchschnitt unter 30 Jahre alt. Die individuellen Erfolgschancen eines Eingriffs sollten Arzt und Patient stets vorgängig gemeinsam besprechen.
Risiken und Komplikationen
Auch Komplikationen werden nach gelenkserhaltenden Eingriffen systematisch erfasst. Die Komplikationsrate ist gering (< 5 Prozent), Verknöcherungen in der Muskulatur und Beschwerden am Trochanter sind am häufigsten. Beinvenenthrombosen oder Lungenembolien sind sehr selten. Das Risiko einer Durchblutungsstörung des Hüftkopfs ist sehr gering. Infektionen sind ebenfalls sehr selten. Etwas häufiger (bis zu 5 Prozent) können Verklebungen der Gelenkkapsel (Adhäsionen) auftreten, die bei stärkerer Ausprägung zu Restbeschwerden führen können. In seltenen Fällen kann eine operative Lösung der Adhäsionen notwendig werden, welche in der Regel arthroskopisch durchgeführt wird.
Bei der Hüftarthroskopie kann es zu Gefühlsstörungen am Fuss oder im Intimbereich kommen, was auf die Lagerung und den Zug am Bein zurückzuführen ist und sich meist mit der Zeit erholt. Weitere Risiken stellen operationsbedingte Knorpel- und Labrumschädigungen und auch der Übertritt von Arthroskopieflüssigkeit in den Bauchraum dar. Über- oder Fehlkorrekturen sind zu vermeiden und werden bei erfahrenen Operateuren selten gesehen.
Wissenschaftliche Arbeiten zum Thema Hüftimpingement von Mitarbeitenden der Schulthess Klinik

