Behandlung Schulterluxation und Schulterinstabilität
Eine Schulterluxation ist eine Auskugelung des Schultergelenks. Das Schultergelenk besteht aus einer Gelenkpfanne (Glenoid) und dem Oberarmkopf. Diese knöchernen Strukturen werden durch Weichteile zusammengehalten. Wichtige Stabilisatoren sind die Gelenkkapsel, die Bänder, die Gelenklippe (Labrum) und die Rotatorenmanschette (Sehnenkappe). Bei einer Schulterluxation ist der Oberarmkopf vollständig aus der Gelenkpfanne ausgekugelt. Die meisten Luxationen treten nach Unfällen auf. Sie können aber auch Folge einer anlagebedingten verminderten Gelenkführung sein (Schwäche des Kapsel-Band-Apparates). Die Schulterluxation ist die häufigste Luxation beim Menschen. Meistens springt der Oberarmkopf nach vorne unten aus der Gelenkpfanne, seltener nach hinten.
Schulterinstabilität
Nach einer erstmaligen Schulterluxation kann sich die Schulter unter Umständen wieder selbst stabilisieren. Kommt es wiederholt zu unvollständigen oder vollständigen Luxationen, besteht eine Schulterinstabilität. Je jünger ein Patient ist, desto grösser ist das Risiko für eine verbleibende Schulterinstabilität mit erneuten Ausrenkungen.
Welche Verletzungen können entstehen?
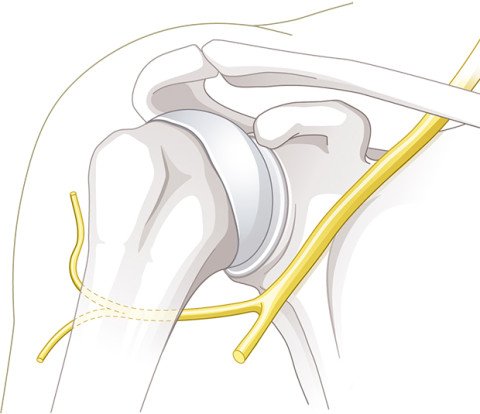
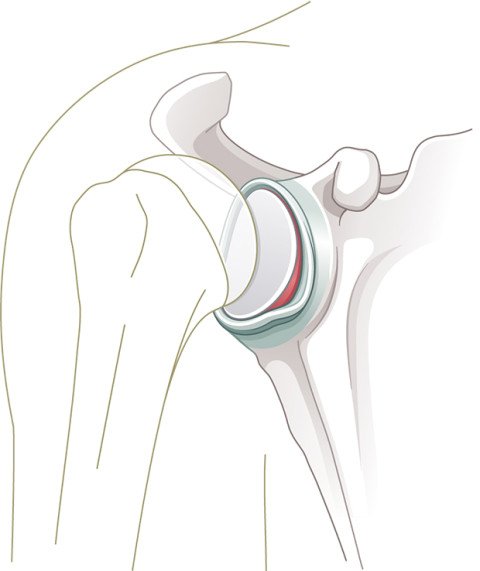
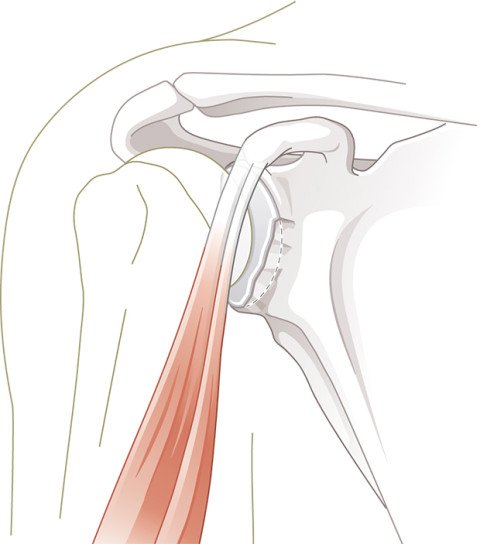
Typisch sind Verletzungen der Weichteile. Die Gelenkkapsel mit ihren Verstärkungsbändern kann überdehnt werden oder einreissen. Oft reisst die Gelenklippe (Labrum) vom knöchernen Pfannenrand ab. Bei vorderen Schulterluxationen betrifft dies den vorderen unteren Gelenklippenabschnitt, bei hinteren Luxationen den hinteren Gelenklippenabschnitt. Diese Verletzung heisst Bankart-Läsion. (Abb.1). Auch schwerwiegendere Verletzungen mit knöchernem Abbruch des Pfannenrandes und daraus resultierendem knöchernen Defekt sind möglich (Abb.4). Bei älteren Patienten können zusätzlich Rissbildungen in der Rotatorenmanschette auftreten.
Symptome
Patienten mit einer Instabilität haben in der Regel keine Schmerzen. Oft fürchten sie aber, dass bei alltäglichen Bewegungen die Schulter auskugelt, weshalb sie diese Bewegungen meiden. Dies kann zu entsprechenden Einschränkungen bei der Arbeit, in der Freizeit und vor allem beim Sport führen. Treten Schmerzen im Gelenk auf, spricht dies meist für eine substanzielle Verletzung, für eine entzündliche Reaktion der Gelenkkapsel oder für eine Abnutzungserscheinung (Arthrose).
Diagnose
In erster Linie wird eine Röntgenuntersuchung der Schulter in mehreren Ebenen durchgeführt. Dabei kann im akuten Stadium die Luxationsrichtung bestimmt werden. Ferner sucht man nach Frakturen der Pfanne und des Oberarmkopfs.
Zur primären Diagnostik gehört in der Regel auch eine Ultraschalluntersuchung (Sonographie), welche einen Eindruck über die Weichteile, zum Beispiel die Rotatorenmanschette, liefert.
Bei wiederkehrenden Ausrenkungen oder bei fortbestehenden Schmerzen hilft die Magnetresonanztomografie (MRI) weiter. Diese kann Verletzungen der Gelenklippe zeigen, aber auch Knorpelschäden und Sehnenrisse lassen sich gut darstellen.
Von zentraler diagnostischer Bedeutung ist vor allem die klinische Untersuchung, um den Instabilitätsgrad und die Instabilitätsrichtung zu erfassen.
Konservative Behandlung
Bei der akuten Schulterluxation ist die sofortige Wiedereinrenkung (Reposition) wichtig. Zuvor muss anhand eines Röntgenbildes eine Fraktur ausgeschlossen werden. Gelingt die Reposition aufgrund der Muskelspannung im wachen Zustand nicht, wird eine Kurznarkose notwendig. Nach der Reposition wird die Schulter in einer Armschlinge oder mit einer speziellen Aussenrotationsorthese eine kurze Zeit ruhiggestellt und durch Physiotherapie nachbehandelt. Eine unmittelbare Operation ist nur selten notwendig. Sie drängt sich nur bei bestimmten Frakturen auf, aber auch bei Menschen, die auf eine äusserst belastungsfähige Schulter angewiesen sind.
Operative Behandlung
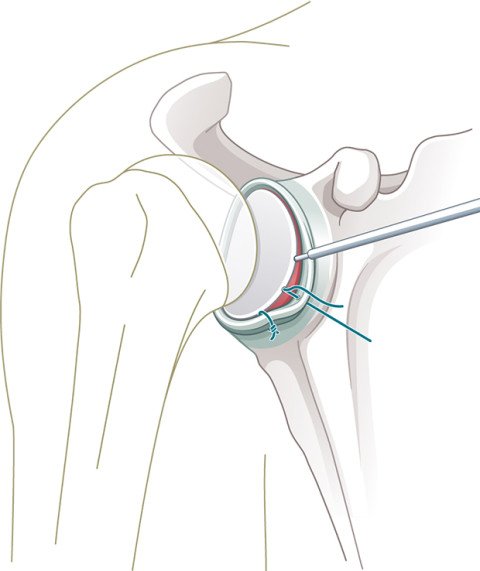
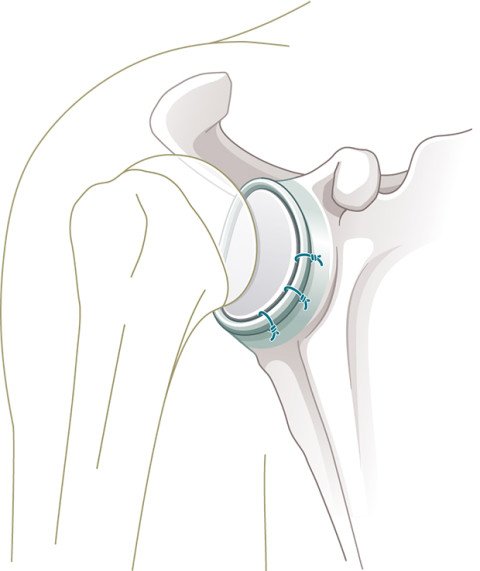
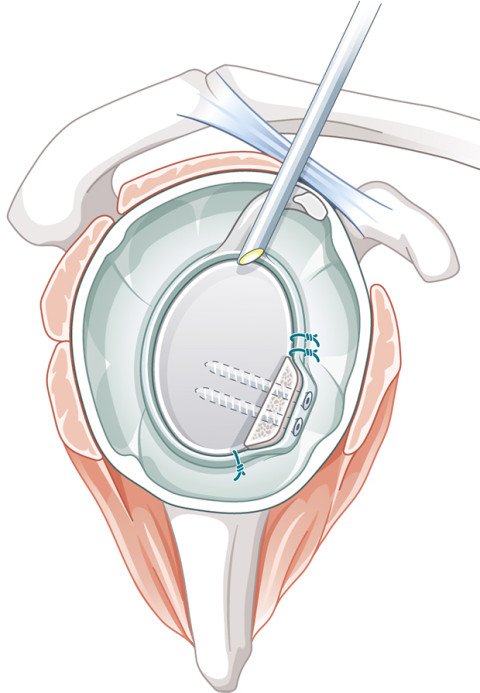
Bei einer anhaltenden Instabilität ist heutzutage die arthroskopische Stabilisierung Standard. Dabei wird die abgerissene Gelenklippe wieder am Knochen befestigt und der überdehnte Kapselbandapparat gestrafft. Dazu dienen spezielle Fadenanker, die im Knochen der Gelenkpfanne fixiert werden (Abb.2–3).
Wenn grössere knöcherne Verletzungen des Pfannenrandes vorliegen (Abb. 4), werden diese mit Schrauben fixiert (auch arthroskopisch möglich). Zur genaueren Einschätzung der knöchernen Situation wird vor einer Operation in diesen Fällen ein CT (Computertomographie) durchgeführt.
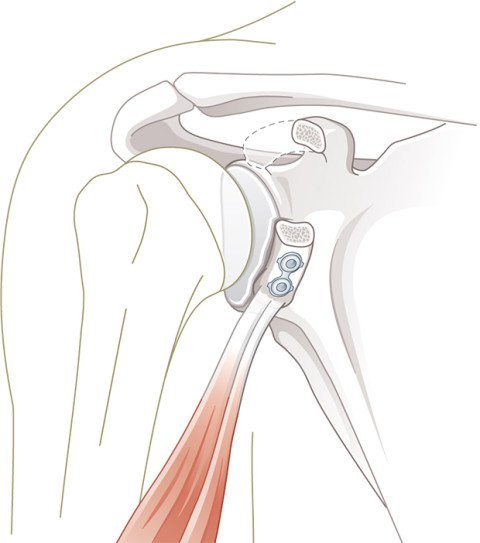
Ist das abgesprengte knöcherne Fragment zu klein für eine Verschraubung oder bereits in einer Fehlposition verheilt, werden sogenannte Knochenblock-Transfer-Operationen notwendig. Dafür kann beispielsweise ein Knochenblock vom Beckenkamm entnommen und in den Knochendefekt am Pfannenrand eingesetzt werden, um die Kontur und Grösse der Gelenkpfanne wiederherzustellen (Abb. 5). Alternativ lässt sich das Coracoid (Rabenschnabelfortsatz) – ein schulternaher Knochenfortsatz – entnehmen und transferieren. Letzteres nennt man eine offene Schulterstabilisierung nach Latarjet (Abb.6 und Animationsvideo).
Animationsvideo zum Thema Schulterluxation und Schulterinstabilität
Nachbehandlung
Die Nachbehandlung einer Stabilisierungsoperation ist fast ebenso wichtig wie der eigentliche Eingriff. Während der ersten vier Wochen nach der Operation wird die Schulter in einer Armschlinge ruhiggestellt. Bereits am ersten Tag nach der Operation beginnt ein begleitendes Rehabilitationsprogramm. Das Schultergelenk wird kontrolliert und dosiert mobilisiert, um Verklebungen der Gleitschichten vorzubeugen. Der Patient sollte den Arm während der ersten sechs Wochen nicht über 0 Grad nach aussen drehen. Im Anschluss an diese erste Rehabilitationsphase folgt ein kontinuierlicher Bewegungs- und Belastungsaufbau mit muskulären Stabilisierungsübungen. Leichtere körperliche und sportliche Tätigkeiten sind nach 2-3 Monaten bereits wieder möglich. Kontaktsportarten sind erst ein halbes Jahr nach der Operation wieder empfohlen.
Erfolgsaussichten
Sowohl die arthroskopische wie auch die offene Stabilisierung sind erfolgreiche Operationen mit guten klinischen Ergebnissen und einer hohen Patientenzufriedenheit. In über 90 Prozent der Fälle kann nach einer Stabilisierungsoperation ein stabiles Schultergelenk erreicht werden, das im Alltag und auch im Sport ohne grössere Einschränkungen eingesetzt werden kann.
Risiken
Neben allgemeinen Operationsrisiken besteht bei der arthroskopischen Schulterstabilisierung das Risiko einer verbleibenden Instabilität mit wiederholter Schulterluxation (5–10 Prozent). Mögliche Gründe dafür sind ein erneutes Trauma, aber auch Lockerungen oder Materialbrüche der verwendeten Knochenanker.
Das Risiko für Verletzungen von Blutgefässen oder Nerven ist klein – es liegt unter einem Prozent. Vor allem der Nervus axillaris muss geschont werden, da er in unmittelbarer Nähe zum unteren Pfannenrand verläuft (Abb. 7).
Gelegentlich entsteht im Heilungsprozess eine reaktive Gelenkkapselentzündung. Diese kann zu einer vorübergehenden Schrumpfung der Gelenkkapsel mit Bewegungseinschränkung führen (Schultersteife). Die Prognose ist insgesamt gut, da ein physiotherapeutisch geführtes Programm die Steife nach Abklingen der Entzündungsphase beheben kann. Nur sehr selten ist eine erneute arthroskopische Operation mit kontrollierter Kapseldurchtrennung notwendig.