Fallbeispiele der Hüftgelenksarthrose bei Rheumatoider Arthritis
Die Behandlung der Rheumatoiden Arthritis erfolgt multidisziplinär, wobei der Rheumatologe die Zusammenarbeit von verschiedenen Spezialisten koordiniert. Kann mit konservativen (medikamentösen) Behandlungen keine schmerzarme Gelenksfunktion mehr erreicht werden, ist die Option der Implantation einer Hüftgelenksprothese mit dem Patienten zu diskutieren. Die technisch anspruchsvollen minimalinvasiven Operationsverfahren haben die Nachbehandlung von RA-Patienten mit häufig multiplen Gelenkserkrankungen in den letzten Jahren deutlich verbessert. Neuere Studien zeigen, dass auch mit zementfreien Implantaten bei Rheumatoider Arthritis gute Langzeitergebnisse erzielt werden. Bei schlechter Knochenqualität hingegen werden weiterhin zementierte Implantate verwendet, um Frakturen und Luxationen möglichst vorzubeugen.
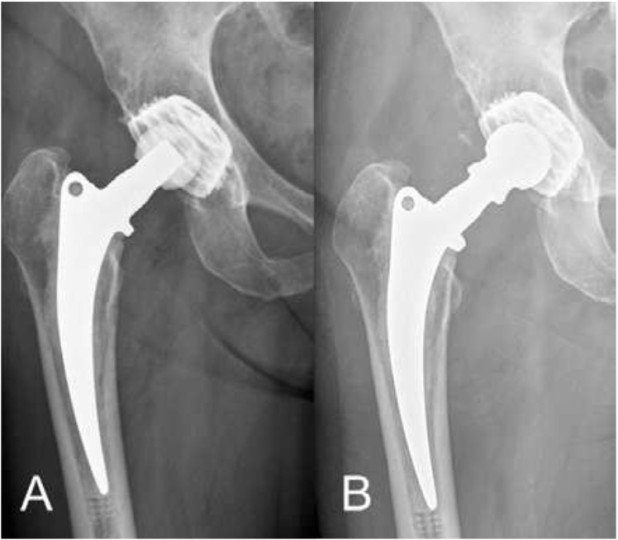
Fall 1
74-jährige Patientin mit RA-bedingter Hüftgelenksarthrose (Abb.4): Kompletter Gelenkspaltverlust sowie relativ weite Markraumhöhle (Bild A). Postoperatives Röntgenbild nach sechs Monaten (Bild B). Aufgrund der Knochenqualität wurde der Patientin eine Hybrid-Hüftprothese (Kombination aus zementfreier und zementierter Prothese) über einen minimalinvasiven Zugang mit zementfreier Pfanne und Femurschaftprothese in zementierter Technik im Knochen verankert. War die Patientin vor der Operation im Alltag massiv eingeschränkt und konnte kaum noch schlafen, ist sie heute wieder schmerzfrei und agil. Aus Angst vor einer Operation hatte sie sehr lange zugewartet, was sie im Nachhinein angesichts des hervorragenden Resultates bereut.
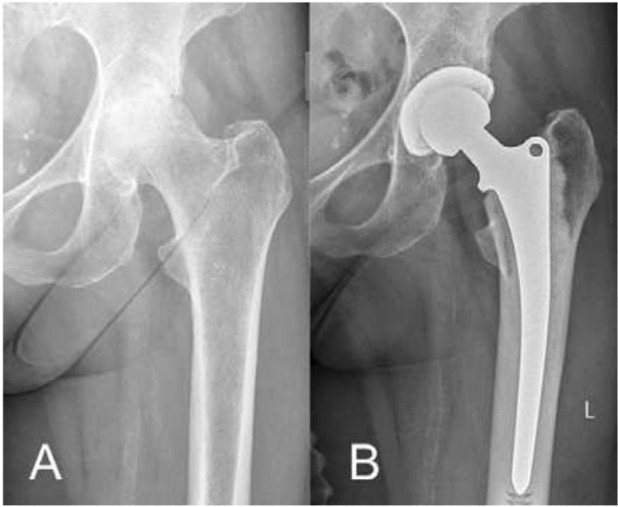
Fall 2
44-jähriger Patient, seit 21 Jahren mit Hüftprothese und vollkommen aufgebrauchtem Kunststoff (Polyethylen)-Inlay. Der Keramikkopf hat direkten Kontakt mit dem Metall der Gelenkpfanne, was zu vermehrtem Metallabrieb am Implantat führt (Abb.5). Obwohl der Patient bis auf eine zunehmende Bewegungseinschränkung kaum Schmerzen hatte, wurde das Risiko des andauernden Metallabriebs besprochen und die Pfanne über einen minimalinvasiven Zugang gewechselt. Der Patient, der multiple mit Rheumatoider Arthritis assoziierte Gelenksbeteiligungen hat, konnte früh mit Vollbelastung mobilisiert werden. Krücken müssen in so einem Fall nicht zwingend zu Hilfe genommen werden, insbesondere dann, wenn es Schultern, Ellbogen und Hände nicht zulassen. Bereits nach vier Wochen kehrte der behandelte Patient an seinen Arbeitsplatz zurück.
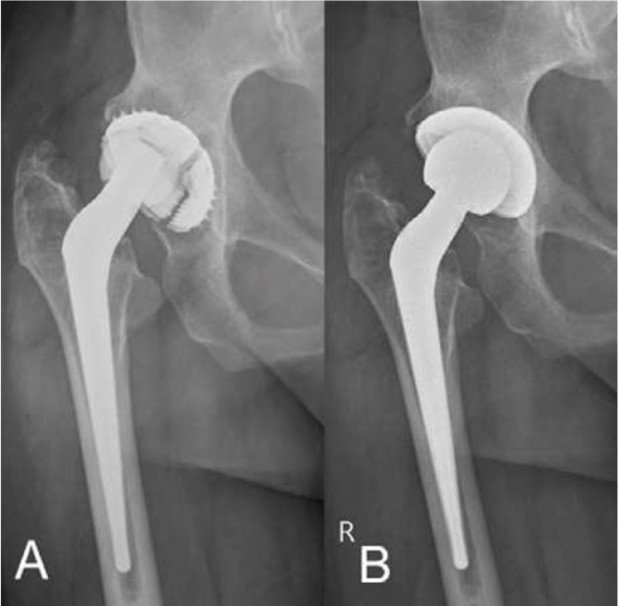
Fall 3
72-jährige Patientin mit zunehmenden chronischen Luxationen des Prothesenkopfs und damit verbundener Stand- und Gangunsicherheit (Abb.6). Zusätzlich haben massive degenerativ und osteoporotisch bedingte Veränderungen der gesamten Wirbelsäule und die dadurch geänderte Beckenausrichtung zu den Luxationen beigetragen. Die noch stabile Verankerung der Hüftprothese an Becken und Femur (Oberschenkelknochen) machte lediglich einen Wechsel der beweglichen Teile (Polyethylen-Inlay und Kopf) nötig. Durch die Verlängerung des Prothesenkopfs wurde die Hüfte wieder stabil, es traten keine weiteren Luxationen auf. Die minimalinvasive Chirurgie ermöglichte, dass die an verschiedenen RA-assoziierten Gelenksveränderungen leidende Patientin schnell und sicher mit Vollbelastung mobilisiert werden konnte.
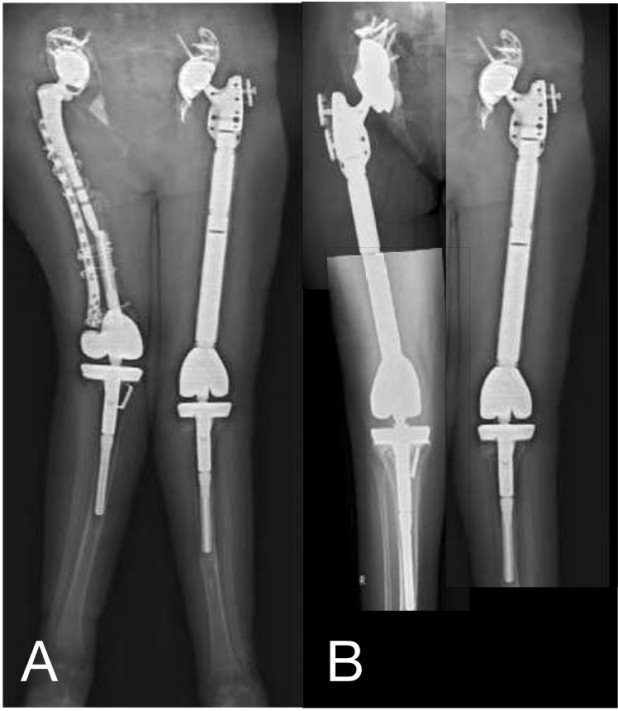
Fall 4
51-jährige Patientin hatte aufgrund einer Rheumatoiden Arthritis bereits mehrere Operationen an beiden Hüften und Knien hinter sich (Abb.7). Auf der linken Seite wurde ein Ersatz des Totalen Femur (Oberschenkelknochen) mit Hüft- und Kniegelenk durchgeführt. Die Knochenqualität im rechten Oberschenkel war so schlecht, dass nach Lockerung der Pfanne und bei ungenügender Prothesenverankerung und Instabilität im Oberschenkelschaft auch ein Totaler Femurersatz mit komplexer Beckenrekonstruktion durchgeführt werden musste.