Behandlung Hüftgelenksarthrose bei Rheumatoider Arthritis
Die Rheumatoide Arthritis (RA) ist eine chronische Systemerkrankung, die sowohl Gelenke als auch Organe befällt. Sie kommt bei kleinen Kindern bis zum fortgeschrittenen Erwachsenenalter vor. Rheumatoide Arthritis tritt mit einer hohen Variabilität betreffend Aggressivität und klinischem Verlauf auf. Spezifische Eigenheiten der RA sind für die chirurgische Behandlung von besonderer Bedeutung.
Rheumatoide Arthritis
Spezifische Eigenheiten
Schwierigkeiten in der Behandlung der Rheumatoiden Arthritis liegen einerseits in der unsicheren individuellen Prognose. Andererseits braucht es Zeit, um den Fortschritt der Krankheit und die subjektiven Schwierigkeiten des Patienten zu erkennen, die einen chirurgischen Eingriff notwendig machen können. Spezifische Eigenheiten der RA sind für chirurgische Behandlungen von besonderer Bedeutung: Patienten mit Rheumatoider Arthritis haben häufig einen veränderten Knochenstoffwechsel, multipel befallene Gelenke und Deformitäten, aber auch Sehnen- und Muskeldefekte sowie ein geschwächtes Immunsystem.
Aufgrund der teilweise multiplen Zusatzerkrankungen ist die Entwicklung des Behandlungskonzeptes für Patienten mit RA bei notwendig werdenden Operationen oft kompliziert. Wichtig ist eine gut funktionierende interdisziplinäre Zusammenarbeit verschiedener Spezialisten1.
Dank grossen Fortschritten in der medikamentösen Behandlung der Rheumatoiden Arthritis sind gelenkerhaltende Eingriffe am Hüftgelenk (etwa Synovektomien) heutzutage selten. Der Gelenksersatz ist bei fortgeschrittener Arthrose aber nach wie vor notwendig. Da auch moderne RA-Medikamente ein Infektionsrisiko mit sich bringen, ist es besonders wichtig, die medikamentöse Behandlung vor chirurgischen Eingriffen fächerübergreifend gemeinsam festzulegen.
Hüftgelenksarthrose bei Rheumatoider Arthritis
Im Gegensatz zur klassischen mechanisch bedingten Arthrose rührt die Zerstörung des Knorpels bei Rheumatoider Arthritis nicht von einer übermässigen Belastung des Gelenkes oder schlechter Gelenksmechanik. Vielmehr führt die entzündliche Knorpelzerstörung durch das eigene Immunsystem (autoimmune Grunderkrankung) zu relativen areaktiven Arthrosen.
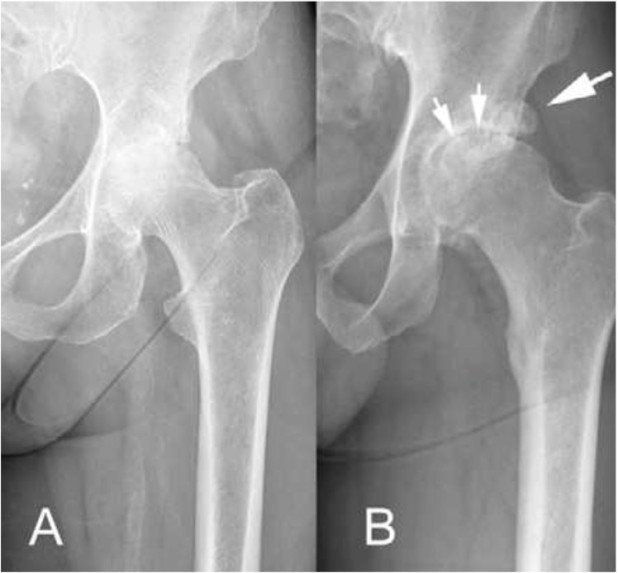
Das Röntgenbild zeigt meist nur eine Gelenkspaltverschmälerung, während klassische Arthrosezeichen, wie Hypersklerose, Osteophyten und Zysten seltener gesehen werden. Die fehlende Sklerosierung der Hüftpfanne und die vorliegende Osteoporose können die Verankerung der Pfanne und des Prothesenschaftes erschweren (Abb. 1). Zudem sind Verdickungen der Gelenkskapsel, wie sie bei einer klassischen Arthrose fast ausnahmslos vorkommen, bei RA deutlich weniger ausgeprägt. Dies führt zu einer sehr guten Beweglichkeit, aber auch zu einem erhöhten Risiko von Luxationen.
Operative Behandlung
Reichen konservative Massnahmen nicht aus, eine schmerzarme Gelenksfunktion zu ermöglichen, und sind Lebensqualität und Aktivität zu stark eingeschränkt, kann die Implantation eines Kunstgelenks (Hüftprothese) zum Tragen kommen. Die Hüftprothese wird durch einen kurzen Hautschnitt von acht bis zehn Zentimeter Länge muskulaturschonend implantiert. Solche minimalinvasiven Techniken erlauben auch in der Tiefe einen gewebeschonenden Zugang zum Hüftgelenk.
Auf das Ablösen der bei der Rheumatoiden Arthritis vielfach geschädigten Muskulatur kann so praktisch vollständig verzichtet werden. Zudem wird die Gelenkkapsel heute nur noch in Ausnahmefällen komplett entfernt. Dank moderner Techniken konnte die in der Vergangenheit hohe Luxationsrate von über drei Prozent nach invasiven Eingriffen auf deutlich unter ein Prozent gesenkt werden. Zu stabileren Hüftprothesen hat auch die Entwicklung luxationsresistenterer Pfannen beigetragen.
Nachbehandlung und Rehabilitation
Zahlreiche Studien belegen, dass minimalinvasive Operationstechniken den Patienten erlauben, bereits früh nach der Operation unter Vollbelastung zu mobilisieren. Weichteilrekonstruktionen sind heutzutage nicht mehr nötig und müssen deshalb auch nicht mit einer Teilbelastung geschont werden. Gerade bei Patienten mit Rheumatoider Arthritis ist die Möglichkeit einer sofortigen Vollbelastung wichtig, da Betroffene meist auch Probleme mit Schultern, Ellbogen und Händen haben, was eine Entlastung mit Stöcken schwierig macht.
Erfolgschancen
Der Erfolg eines künstlichen Gelenkersatzes hängt bei Rheumatoider Arthritis entscheidend von einer langfristigen soliden Verankerung der Implantate im Knochen ab. Die Verankerung kann auf zwei Arten erfolgen: zementiert und nicht zementiert. Bei der Zementierung wird ein Implantat mit Zement im Knochen fixiert. Bei zementfreien Implantaten ist die Oberfläche porös und zum Teil beschichtet. Während der Operation wird das zementfreie Implantat im Knochen solide verklemmt. Während etwa drei Monaten wächst der Knochen schliesslich in die Poren der metallischen Implantat-Oberfläche (oder Beschichtung) ein.
Die zementfreie Technik
Die zementfreie Technik hat den Vorteil, dass spätere Wechseloperationen oft schonender und einfacher sind, da kein Zement entfernt werden muss. Wird eine zementfreie Prothese initial stabil eingebracht, sind Komplikationen selten. Hingegen kann es beim Einbringen der Prothese zu Knochenrissen kommen. Diese entstehen aufgrund der Osteoporose und der fehlenden Sklerose sowohl am Oberschenkelknochen als auch an der Gelenkpfanne. Werden die Risse im Knochen intraoperativ erkannt, ist deren Behandlung in der Regel ohne Langzeitfolgen möglich. Bei schlechter Knochenqualität ist ein zementiertes Implantat zu empfehlen.
Infektionsrisiko
Trotz verbesserten Operationstechniken und Implantaten bleibt das Infektionsrisiko bei Patienten mit Rheumatoider Arthritis höher als bei Operationen zur Behandlung der klassischen Arthrose. Dies liegt an der veränderten Immunitätslage durch Grunderkrankungen, immunsuppressiven Medikamenten, multiplen künstlichen Gelenken, usw. Ein gutes Zusammenspiel zwischen Rheumatologen und Chirurgen ist deshalb essenziell. Auf diese Weise ist die entzündliche Komponente (RA-Schübe) während der chirurgischen Behandlung unter Kontrolle. Gleichzeitig erhöht die Immunsuppression das Infektrisiko nicht zu stark.
Heutiges Behandlungskonzept für Patienten mit Rheumatoider Arthritis
Die Behandlung von Patienten mit Rheumatoider Arthritis hat an der Schulthess Klinik eine lange Tradition. Professor Norbert Gschwend engagierte sich jahrelang in der Entwicklung von Behandlungstechniken und Implantaten. Diese Tradition wird an der Schulthess Klinik bis heute weitergeführt. So werden im Bereich der Hüftchirurgie nur noch minimalinvasive Operationsverfahren durchgeführt. Der technisch anspruchsvolle, minimalinvasive direkte vordere Zugang (Direct Anterior Approach – DAA) wird in der Schulthess Klinik bei nahezu allen Patienten angewendet, auch beim Vorliegen einer Rhematoiden Arthritis. Auf diese Weise müssen keine Muskeln abgelöst und refixiert werden. Dieses Vorgehen erlaubt eine sofortige funktionelle Nachbehandlung unter Vollbelastung. Die Patientenzufriedenheit liegt mit dieser Technik bei über 90 Prozent und ist damit deutlich höher als bei Patienten, die eine Knieprothese erhalten haben.
- Gschwend, N., General surgical principles in rheumatoid arthritis: priorities. Can J Surg, 1983. 26(5): p. 410 – 4.
Kellgren, J.H. and J.S. Lawrence, Radiological assessment of rheumatoid arthritis. Ann Rheum Dis, 1957. 16(4): p. 485 – 93.
Grazioli, A., E.T. Ek, and H.A. Rudiger, Biomechanical concept and clinical outcome of dual mobility cups. Int Orthop, 2012. 36(12): p. 2411–8.
Zwartele, R.E., et al., Cementless total hip arthroplasty in rheumatoid arthritis: a systematic review of the literature. Arch Orthop Trauma Surg, 2012. 132(4): p. 535–46.
Gschwend, N. and J. Loehr, The Gschwend-Scheier-Bahler (GSB) replacement of the rheumatoid knee joint. Reconstr Surg Traumatol, 1981. 18: p. 174–94.
Gschwend, N., et al., Semiconstrained elbow prostheses with special reference to the GSB III prosthesis. Clin Orthop Relat Res, 1988(232): p. 104–11.
Rachbauer, F., M.S. Kain, and M. Leunig, The history of the anterior approach to the hip. Orthop Clin North Am, 2009. 40(3): p. 311–20.
Maffiuletti, N.A., et al., Spatiotemporal Parameters of Gait After Total Hip Replacement: Anterior versus Posterior Approach. Orthopedic Clinics of North America, 2009. 40(3): p. 407–15.
Naal, F.D., et al., Clinical improvement and satisfaction after total joint replacement: a prospective 12-month evaluation on the patients’ perspective. Quality of Life Research, 2015. 24(12): p. 2917–2925.

